L’Applied kinesiology per garantire un miglioramento dello stress surrenalico e la posture nella vita di tutti i giorni.
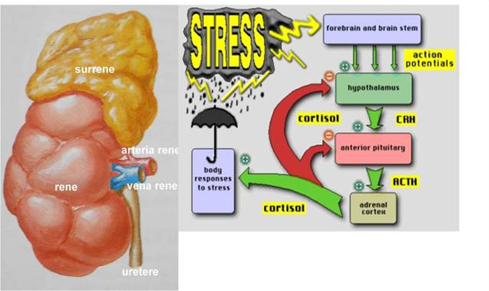
Nella ghiandola surrenale si distingue una porzione corticale, deputata alla produzione di cortisolo, adrenalina, noradrenalina, steroidi sessuali (DHEA) e una porzione midollare, che produce essenzialmente Aldosterone.
Questo ormone è il regolatore principale del rapporto Na/K: una sua riduzione determina un limitato riassorbimento di Na (ipoadrenia) e ritenzione di K con acidosi metabolica. L’accumulo di K causa trascinamento di acqua dal comparto extra-cellulare e quello intra-cellulare con formazione di edema paradosso, debolezza, crampi.
Uno stress surrenalico può essere indotto da un’eccessiva introduzione dietetica di carboidrati raffinati (zucchero, pasta, pane, etc.) che alterano il rapporto Insulina-Glucagone.
ll Glucagone è l’ormone sinergico a cortisolo, adrenalina e noradrenalina, deputato ad elevare la glicemia, il potassio ematico, il consumo di ossigeno, la glicogenolisi e la lipolisi.
L’insulina viene prodotta dal pancreas in seguito all’ingestione di carboidrati; essa attiva i recettori della membrana cellulare ad “aprire le porte della cellula” per far entrare il glucosio. Se per un prolungato periodo di tempo una sostanza stimola in modo eccessivo uno dei recettori di membrana, si ha come conseguenza la riduzione del numero dei recettori di questa sostanza sulla stessa membrana: questo fenomeno è definito “regolazione verso il basso dei recettori”.
Si tratta di un meccanismo di protezione tale per cui la cellula non è soggetta all’iperstimolazione provocata dalla sostanza in eccesso. Il fenomeno si definisce anche come insensibilità o resistenza insulinica: quando la membrana cellulare diviene meno ricettiva all’insulina, una minore quantità di zucchero penetra nella cellula con il risultato che la stessa è carente di glucosio ed il soggetto sente la necessità di ingerire un maggior numero di carboidrati. Il medesimo processo si verifica anche in presenza di un eccesso di cortisolo (antagonista dell’insulina e tra i principali ormoni dello stress). Si forma così un circolo vizioso: lo stress cronico aumenta il cortisolo che provoca l’insensibilità del recettore insulinico, al punto che il corpo aumenta la produzione d’insulina per compensare, l’insulina in eccesso ri-aumenta il cortisolo, che provoca insensibilità all’insulina e la necessità di assumere più carboidrati…. che aumentano l’insulina…e così via. Il risultato d questo dismetabolismo ha suscitato l’interesse di molti ricercatori che hanno coniato il nome di “Sindrome X ” per definire una serie di problemi metabolici che comprendono :
- resistenza all’insulina, iperglicemia, ipertrigliceridemia ed ipercolestorolemia,
- ipertensione ed obesità (specialmente grasso addominale).
Si ipotizza che questo complesso di disturbi concorrano a favorire l’insorgenza del diabete di tipo II (quello che compare in età adulta), dell’aterosclerosi e delle malattie cardio-vascolari.
Sarebbe utile iniziare la prevenzione di tale sindrome in età infantile in particolare nel biotipo endomorfo, limitando l’introduzione dei carboidrati nella dieta che sono paradossalmente il suo alimento preferito. Il sistema nervoso risente infatti dell’ipoglicemia reattiva alla condizione d’iperinsulinismo, il bambino è distratto, ha poca memoria, scarsa capacità di ragionamento, ha momenti di depressione alternata a fasi d’eccitazione ed ipercinesi quando assume gli zuccheri per compensare. Frequentemente si osservano anche intolleranze alimentari (latte e derivati e lieviti soprattutto) per una concomitante sindrome da malassorbimento intestinale (disbiosi con ipocloridria, sindrome della valvola ileo-ciecale). È importante, quindi, una regolazione dietetica che limiti l’assunzione di carboidrati raffinati a favore di una maggior introduzione di proteine. Eventualmente si può associare una integrazione con vitamine del gruppo B ed oligoelementi minerali quali Manganese (catalizzatore di molte reazioni enzimatiche e, specificatamente, modera l’iperattività allergica in quanto partecipa alla degradazione dell’amminoacido Istidina limitando così l’eccessiva sintesi istaminica), Zinco, Cromo, Cobalto, Selenio.
Riguardo ai possibili problemi posturali, la Applied Kinesiology riconosce una particolare sindrome da stiramento legamentoso associata a stress surrenale denominata “LSASS” (Ligament stretch adrenal stress syndrome). Normalmente, lo stiramento dei legamenti di qualsiasi articolazione (che attiva i recettori fasici di II tipo) rinforza i riflessi di tutti i muscoli disposti intorno all’articolazione stessa. Si tratta di un semplice riflesso di protezione: in seguito allo stiramento dell’articolazione i muscoli si contraggono, in modo da impedire la dislocazione o altri tipi di lesione articolare. Nella LSASS, invece, i muscoli circostanti l’articolazione si indeboliscono e tale reazione è dovuta proprio ad uno squilibrio elettrolitico e, in particolare a livelli eccessivi di aldosterone.
I Muscoli correlati al Surrene in Applied Kinesiology sono:
Sartorio – Tibiale Posteriore – Gastrocnemio – Soleo.
Il muscolo Sartorio origina dalla spina iliaca anteriore e s’inserisce a livello della zampa d’oca medialmente al ginocchio; la sua azione è quella di antivertere il bacino, partecipando alla flessione della coscia, e di controllare il valgo del ginocchio attraverso la rotazione interna della tibia. Una sua debolezza legata ad una condizione di ipoadrenia funzionale potrà quindi determinare una dislocazione iliaca in posteriorità ( lombalgia da blocco ileo-sacrale) ed un cedimento in valgo del ginocchio ( le condromalacie rotulee e le compressioni meniscali mediali, frequenti soprattutto nelle adolescenti femmine riconoscono spesso una causa disendocrina). L’associata debolezza del Gastrocnemio e Soleo favorirà il recurvatum del ginocchio ( quasi sempre associato al valgo ), mentre quella del Tibiale posteriore ( flessore e supinatore del piede ) determinerà la tendenza al piatto-valgo del piede.
Oltre alla testazione diretta dei muscoli sopraccitati possiamo avvalerci di altri segni per la diagnosi di Ipoadrenia:
– La reazione pupillare alla luce: le pupille esposte alla luce si dilatano anziché contrarsi. Talora si osserva il fenomeno di “ hippus o atetosi pupillare ” consistente in una serie ripetuta di contrazioni e dilatazione alternate.
– Ipotensione ortostatica: calo della pressione arteriosa ( anziché aumento fisiologico ) nel passaggio dalla posizione seduta a quella in piedi
– Segno di Rogoff : sensibilità palpatoria del bordo costale inferiore
– Challenge orale con sostanze sicuramente stressanti il Surrene ( zuccheri, caffeina etc.)
Una riprogrammazione posturale “intelligente” non può non tenere conto dell’asse neuroendocrino!
Prof. Dr. Giuseppe Stefanelli
Per maggiori informazioni, o per una visita specialistica, non esitate a contattare il Dott. Stefanelli cliccando qui!

Commenti recenti